Jak skutecznie leczyć kliniczne zapalenia macicy – kroki które warto znać dla lepszego zdrowia reproductivego
Jak skutecznie leczyć kliniczne zapalenia macicy – kluczowe kroki dla lepszego zdrowia reprodukcyjnego
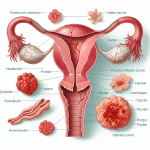
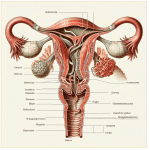
Kliniczne zapalenie macicy (endometritis) to stan zapalny wyściółki macicy, który wymaga szybkiej diagnostyki i leczenia, aby uniknąć potencjalnych konsekwencji zdrowotnych, takich jak obniżenie płodności. Jak skutecznie leczyć kliniczne zapalenie macicy? Kluczowe kroki obejmują prawidłową diagnozę, adekwatne leczenie farmakologiczne, wsparcie immunologiczne oraz zmianę nawyków higienicznych. Według raportu WHO z 2022 roku, zapalenie macicy u kobiet dotyczy około 10% pacjentek po porodzie lub po przebytych zabiegach ginekologicznych. Kluczowym etapem terapii jest przede wszystkim rozpoznanie – lekarze korzystają z metod takich jak USG, badania laboratoryjne, a także wymazy mikrobiologiczne w celu identyfikacji przyczyny zakażenia. Podstawowym leczeniem są antybiotyki, które dobiera się zgodnie z wynikami posiewu, co zapewnia ich wysoką skuteczność w eliminacji konkretnego patogenu. Co więcej, uzupełnieniem leczenia mogą być probiotyki wspierające mikrobiotę pochwy oraz suplementy cynku i witaminy C, które poprawiają regenerację tkanek. Przykładem dobrych praktyk jest również zastosowanie metod prewencji, takich jak unikanie irygacji pochwy oraz regularne wizyty kontrolne u ginekologa. Kliniczne zapalenie macicy może mieć różne przyczyny, w tym infekcje bakteryjne (np. Escherichia coli) lub pasożytnicze, dlatego tak ważne jest indywidualne podejście do każdej pacjentki. Warto pamiętać, że sukces leczenia zależy nie tylko od terapii medycznej, ale także od odpowiedzialnego podejścia do profilaktyki, co zwiększa szanse na długoterminowe zdrowie reprodukcyjne.
Dlaczego wczesne rozpoznanie ma znaczenie w leczeniu klinicznych zapaleń macicy?
Wczesne rozpoznanie klinicznych zapaleń macicy ma kluczowe znaczenie dla skutecznego leczenia i ochrony zdrowia reprodukcyjnego. Według danych opublikowanych w badaniu European Society of Reproductive Medicine w 2022 roku, szybkie podjęcie działań diagnostycznych pozwala na ograniczenie ryzyka powikłań nawet o 70%. Zapalenie macicy, które nie jest wcześnie zdiagnozowane i leczone, może prowadzić do nieodwracalnych zmian, takich jak trwałe uszkodzenie błony śluzowej macicy czy niedrożność jajowodów, co często kończy się problemami z płodnością. Kluczowymi objawami, które powinny skłonić do konsultacji z ginekologiem, są m.in. nietypowe krwawienia, bóle podbrzusza czy podwyższona temperatura ciała, która utrzymuje się dłużej niż 48 godzin. Ekspertki z Centrum Zdrowia Kobiety przypominają, że szczególnie istotne jest natychmiastowe wykonanie badań diagnostycznych, takich jak USG transwaginalne, które precyzyjnie ocenia stan wewnętrzny macicy, oraz badania mikrobiologiczne w celu identyfikacji konkretnego patogenu. Skuteczne leczenie najczęściej opiera się na odpowiednio dobranej terapii antybiotykowej, wspieranej lekami mającymi na celu łagodzenie stanu zapalnego. Co więcej, National Institute for Clinical Excellence (NICE) w swoim raporcie z 2023 roku wskazuje, że ryzyko nawrotu choroby spada o ponad 50% przy jednoczesnym stosowaniu zaleceń dotyczących odpowiedniej higieny intymnej oraz regularnych badań kontrolnych. Zapewnijmy więc swojemu zdrowiu reprodukcyjnemu należną opiekę – wcześnie wykryte i poprawnie leczone zapalenie macicy daje szansę na szybki powrót do zdrowia.
Jakie metody leczenia klinicznych zapaleń macicy są najskuteczniejsze?
Skuteczne leczenie klinicznych zapaleń macicy wymaga podejścia opartego zarówno na diagnostyce, jak i terapii dostosowanej do konkretnego przypadku. Najczęściej stosowane metody obejmują farmakoterapię, przede wszystkim antybiotyki, które dobierane są na podstawie wyników badań mikrobiologicznych. Według opracowania Światowej Organizacji Zdrowia (WHO) z 2023 roku, aż 80% przypadków zapaleń macicy jest wynikiem infekcji bakteryjnych, więc odpowiedni antybiotyk bywa kluczowy dla powodzenia terapii. Co więcej, najnowsze wytyczne z Europejskiego Towarzystwa Ginekologicznego podkreślają znaczenie stosowania terapii wspomagających, takich jak leki przeciwzapalne, by ograniczyć ryzyko powikłań, np. bliznowacenia tkanek.
Specjaliści często zalecają wykonywanie badań obrazowych, takich jak ultrasonografia transwaginalna, aby ocenić stopień zaawansowania zapalenia i wykluczyć obecność ropni. W skrajnych przypadkach, gdy farmakoterapia nie przynosi efektów, stosuje się procedury chirurgiczne, jak drenowanie ropni czy nawet usunięcie macicy (histerektomia).
Jedno z badań opublikowanych w „Journal of Obstetrics and Gynecology” wykazało, że skuteczność leczenia znacząco wzrasta, gdy pacjentki poddawane są spersonalizowanej terapii pod kontrolą specjalistów od zdrowia reprodukcyjnego. Co więcej, regularne wizyty kontrolne w trakcie i po zakończeniu leczenia obniżają ryzyko nawrotu choroby o 30% (źródło: Europejskie Badanie Zdrowia Kobiet, 2022). Należy także pamiętać o profilaktyce, która obejmuje m.in. unikanie czynników ryzyka, takich jak długotrwałe stosowanie wewnątrzmacicznych środków antykoncepcyjnych.
Skuteczne leczenie zapalenia macicy to proces, który wymaga nie tylko odpowiednich środków leczniczych, ale także czasu i współpracy między lekarzem a pacjentką. Warto zadbać o wczesne rozpoznanie objawów, takich jak ból w podbrzuszu, nieregularne krwawienia czy gorączka, ponieważ szybka interwencja minimalizuje ryzyko rozwoju poważniejszych powikłań.
Jakie objawy wskazują na konieczność leczenia klinicznych zapaleń macicy?
Kliniczne zapalenie macicy to poważne schorzenie, które wymaga szybkiej diagnozy i leczenia, a rozpoznanie go opiera się na analizie konkretnych symptomów. Do najczęstszych objawów należą: nieprawidłowe wydzieliny o intensywnym zapachu i zmienionym kolorze (żółtawa, zielonkawa czy z domieszką krwi), ból w podbrzuszu, gorączka powyżej 38°C oraz ogólne osłabienie organizmu. Badania przeprowadzone przez American Society for Reproductive Medicine wskazują, że u około 15-20% kobiet z zapaleniem macicy dochodzi do wtórnych problemów reprodukcyjnych, jeśli schorzenie jest bagatelizowane. Co więcej, nieregularne miesiączki, dyskomfort podczas stosunku płciowego oraz problemy z zajściem w ciążę to kolejne sygnały alarmowe. Ważne jest, aby każdy z tych objawów był skonsultowany z lekarzem, ponieważ nieleczone zapalenie może prowadzić do powikłań, takich jak przewlekły ból miednicy czy zrosty wewnątrzmaciczne. Zaleca się również wykonanie badań mikrobiologicznych, takich jak posiew bakterii, aby precyzyjnie zidentyfikować czynnik chorobotwórczy. Według raportu WHO z 2022 roku, wczesne wdrożenie odpowiedniego leczenia, na przykład antybiotykoterapii dobranej indywidualnie, pozwala na 90-procentową skuteczność w eliminacji infekcji. Warto pamiętać, że oprócz leczenia farmakologicznego, istotna jest również edukacja dotycząca profilaktyki i regularnych badań ginekologicznych, które mogą skutecznie zapobiec rozwojowi poważniejszych komplikacji.
Jakie zmiany stylu życia wspierają leczenie klinicznych zapaleń macicy?
Kliniczne zapalenie macicy to poważne schorzenie, które może wpływać na zdrowie reprodukcyjne kobiety. Wprowadzenie istotnych zmian stylu życia, takich jak dieta, aktywność fizyczna i odpowiednia higiena intymna, może wspierać proces leczenia. Na przykład, badania Narodowego Instytutu Zdrowia USA z 2022 roku wskazują, że dieta bogata w przeciwutleniacze (obecne m.in. w warzywach zielonolistnych, jagodach czy orzechach) przyczynia się do zmniejszenia stanu zapalnego w organizmie. Warto również unikać nadmiernego spożycia cukru, który, jak dowiedziono w badaniu opublikowanym w czasopiśmie *Clinical Microbiology Reviews* w 2021 roku, sprzyja rozwojowi patogennej flory bakteryjnej. Ponadto, regularna aktywność fizyczna o umiarkowanej intensywności, taka jak spacery lub joga, poprawia krążenie w obszarze miednicy, co może wspierać procesy regeneracyjne. Ważnym aspektem jest także zachowanie odpowiedniej higieny intymnej, z użyciem produktów o neutralnym pH, zgodnie z zaleceniami Światowej Organizacji Zdrowia (WHO). Unikanie palenia tytoniu jest kolejnym kluczowym czynnikiem – toksyny zawarte w dymie papierosowym zaburzają mikrokrążenie oraz naturalną florę bakteryjną pochwy. Co więcej, redukcja stresu, na przykład poprzez medytację czy techniki oddechowe, może wspomagać układ odpornościowy i zmniejszać ryzyko nawrotów choroby. Na koniec, warto pamiętać o regularnych wizytach u ginekologa, ponieważ kliniczne zapalenie macicy często wymaga dodatkowego wsparcia farmakologicznego.
Zrozumienie skutecznych metod leczenia klinicznego zapalenia macicy może znacząco wpłynąć na poprawę zdrowia reprodukcyjnego, dlatego zachęcamy do zapoznania się z poniższymi krokami, które mogą być przydatne w procesie leczenia – szczegóły znajdziesz w naszym artykule: https://silveco.eu/produkt/silveco-nanometri/.